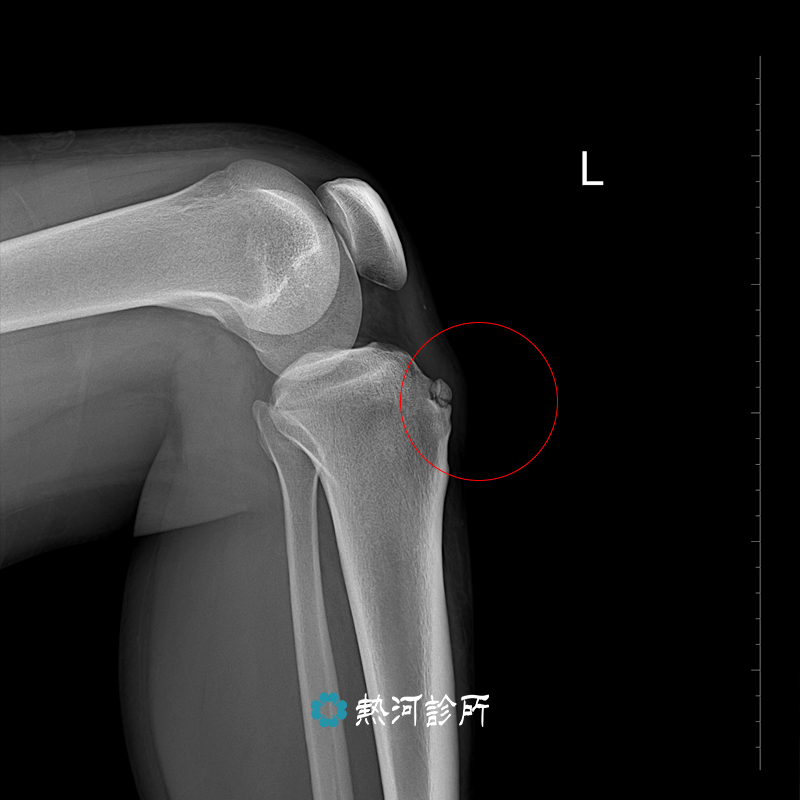
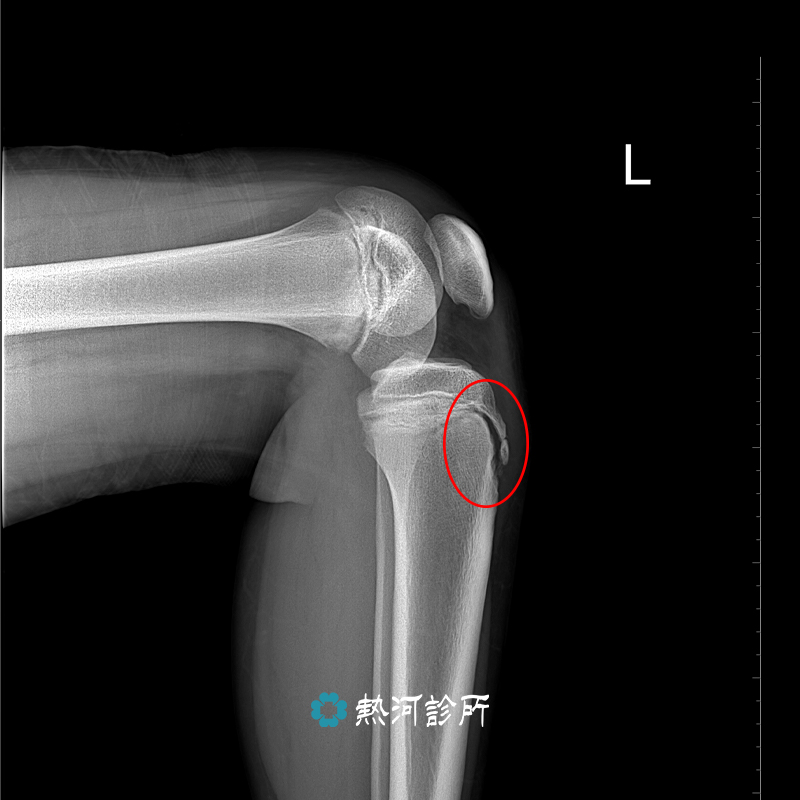
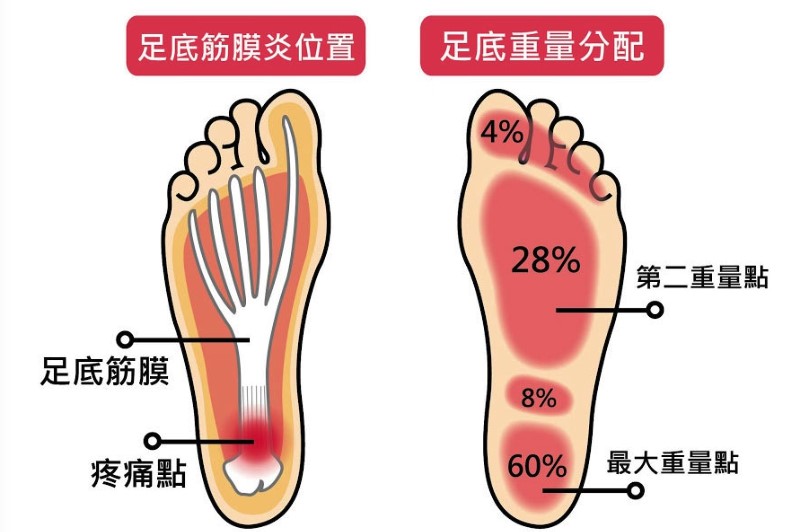
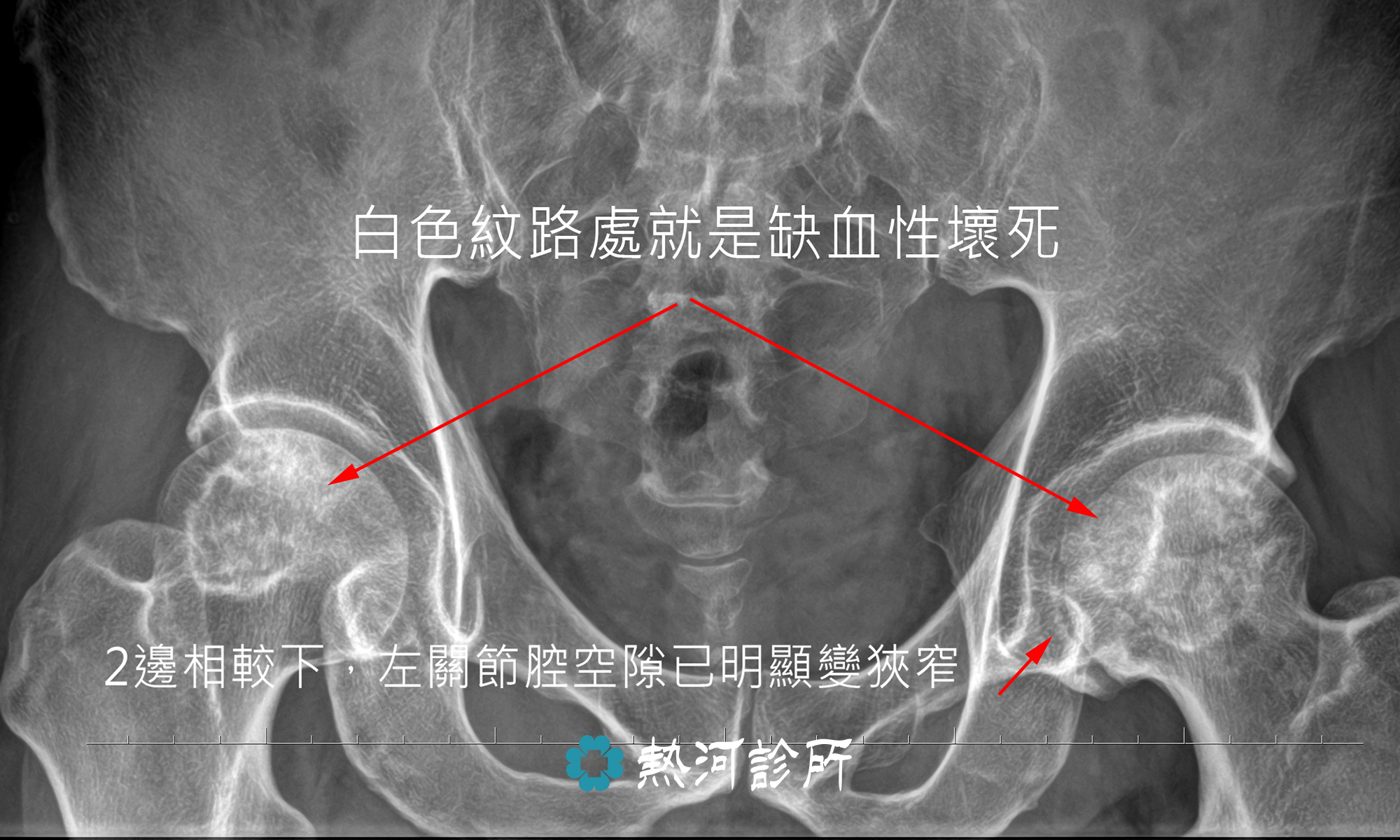
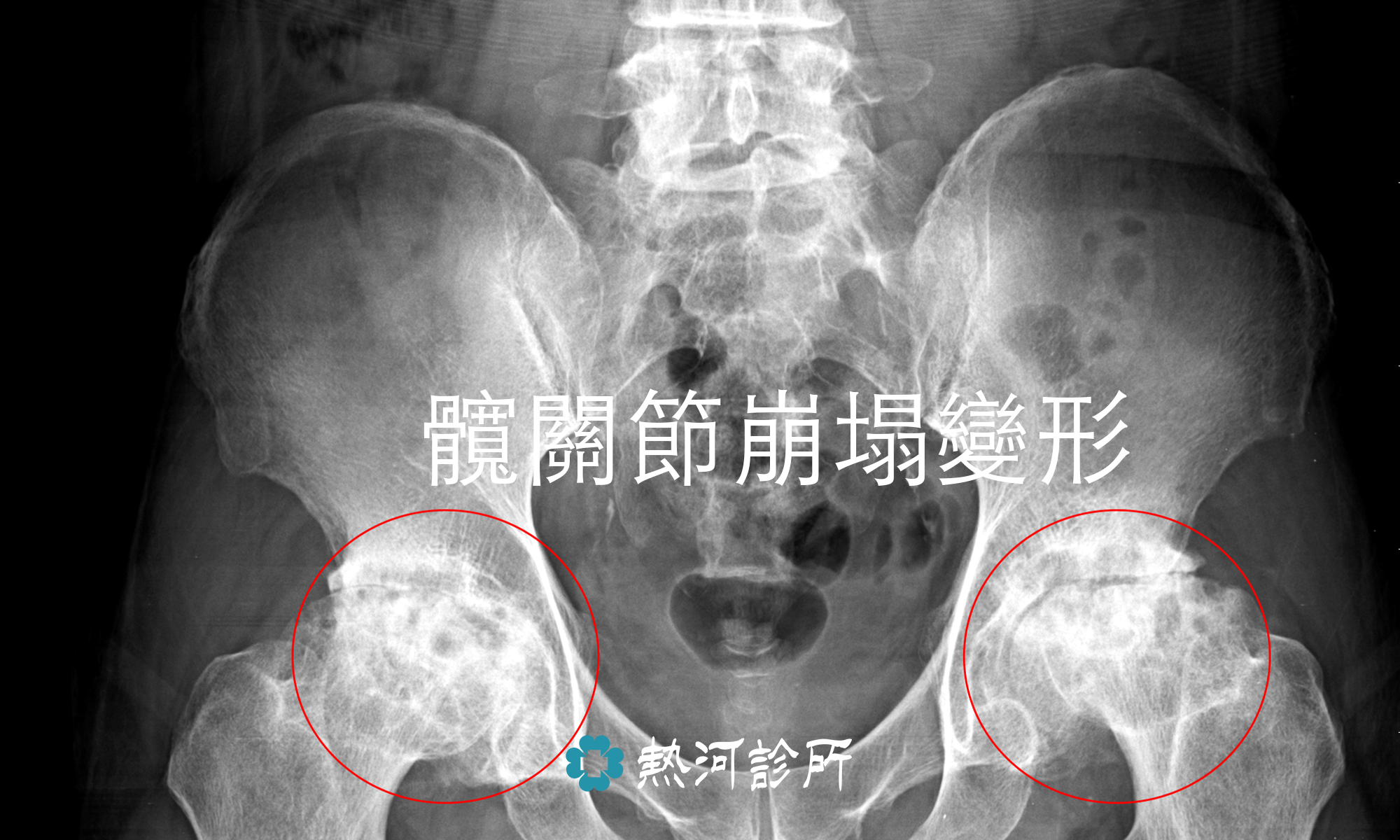
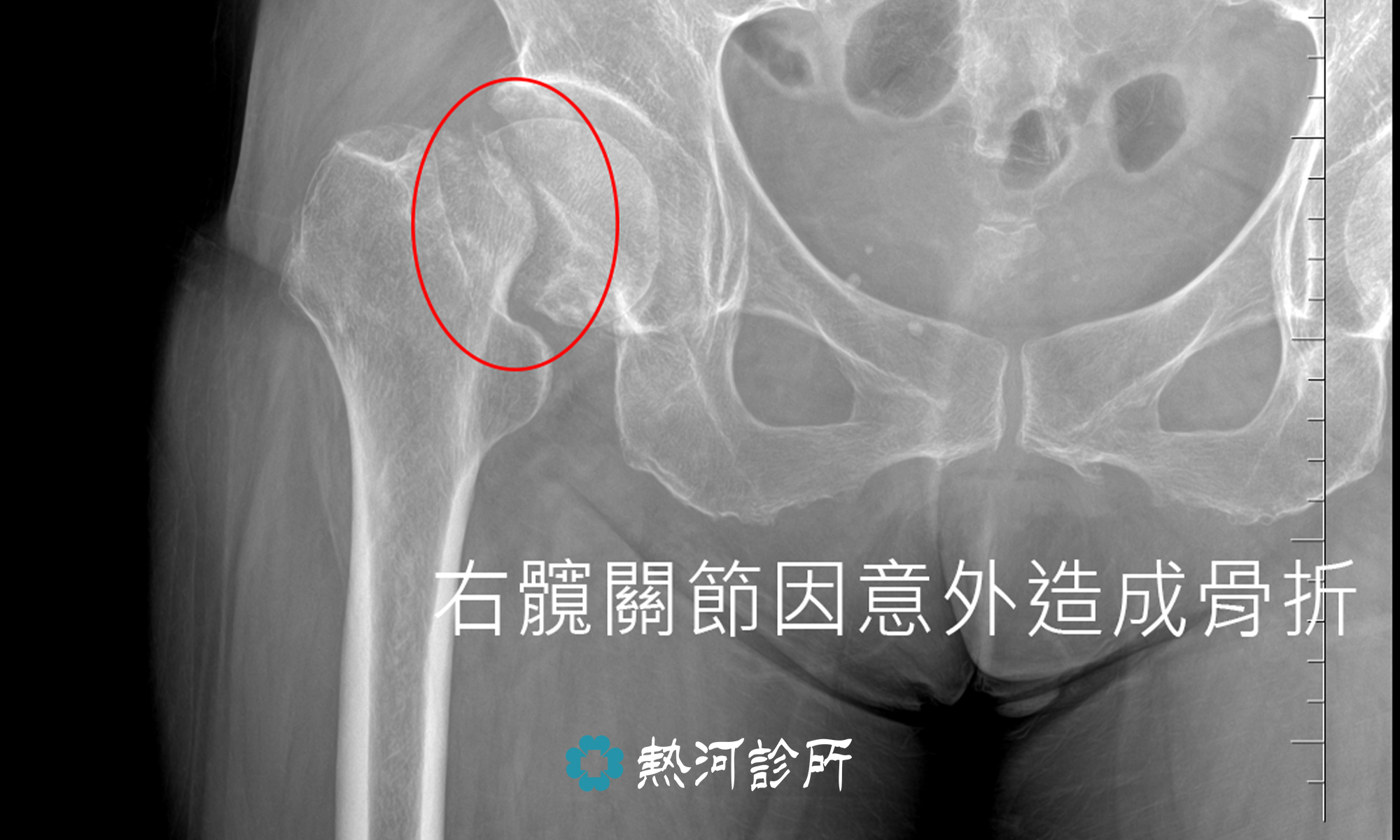
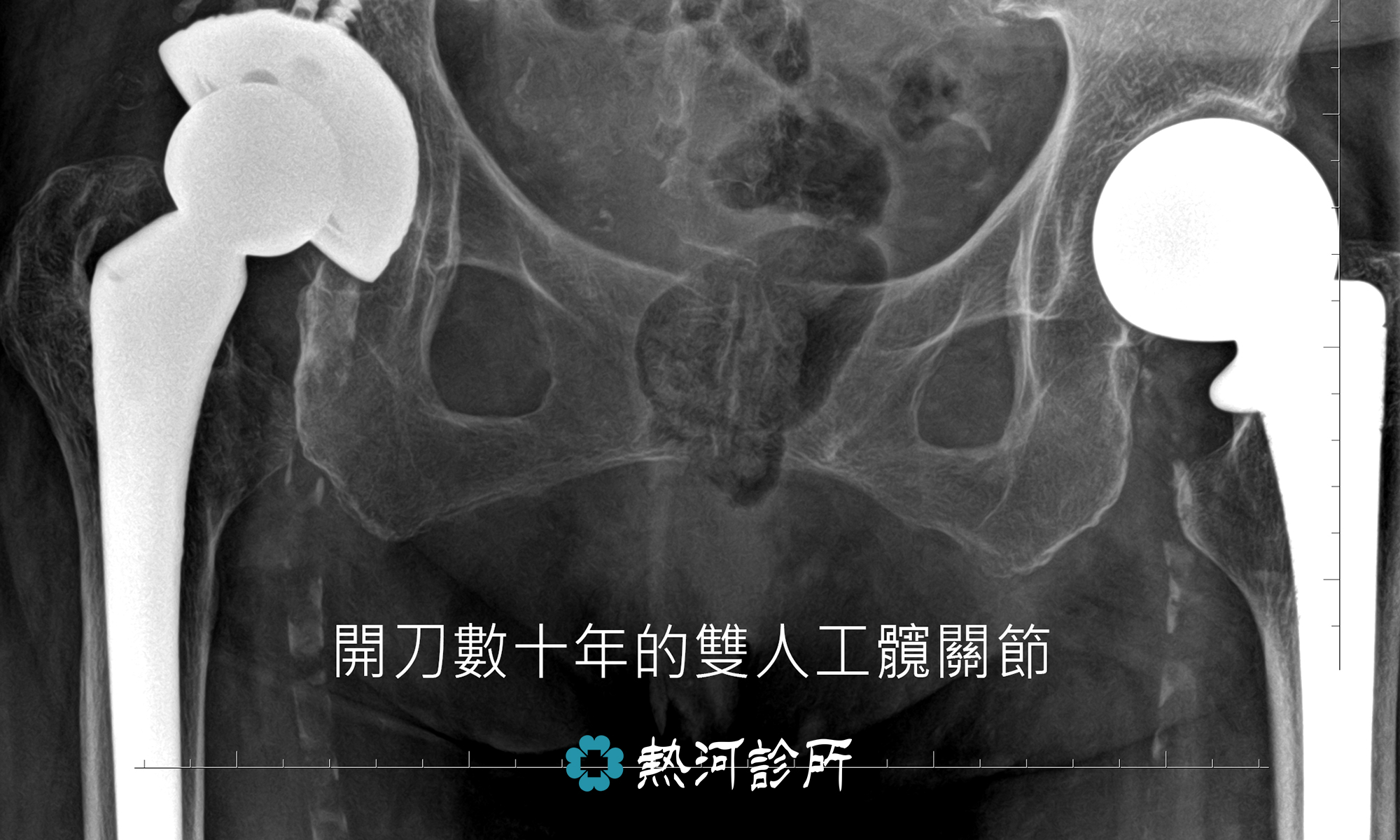
天氣轉涼,不少長者或風濕病的患者特別容易出現關節疼痛問題。風濕病並非老人專利或刮風下雨時才會發作。大部分風濕病都與免疫系統失調有關,與風雨濕氣沒有直接的關係,免疫細胞過度活躍自我攻打,導致正常的關節、肌肉、皮膚或血管發炎。
什麼是風濕病?
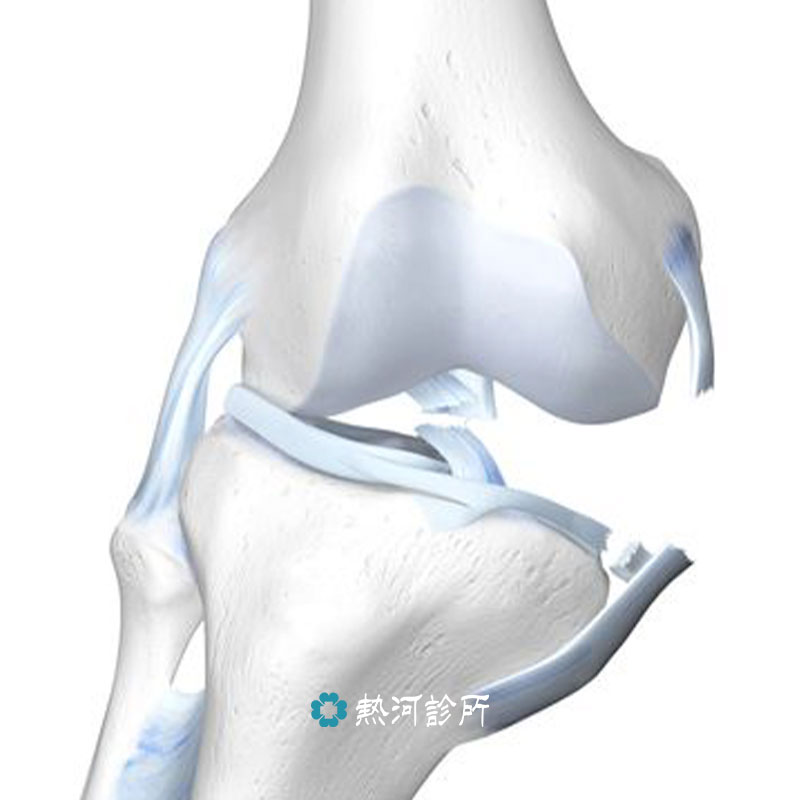
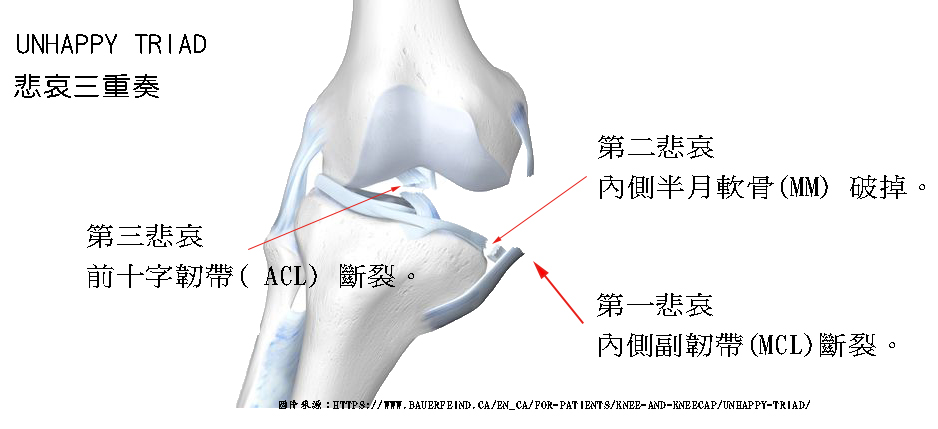
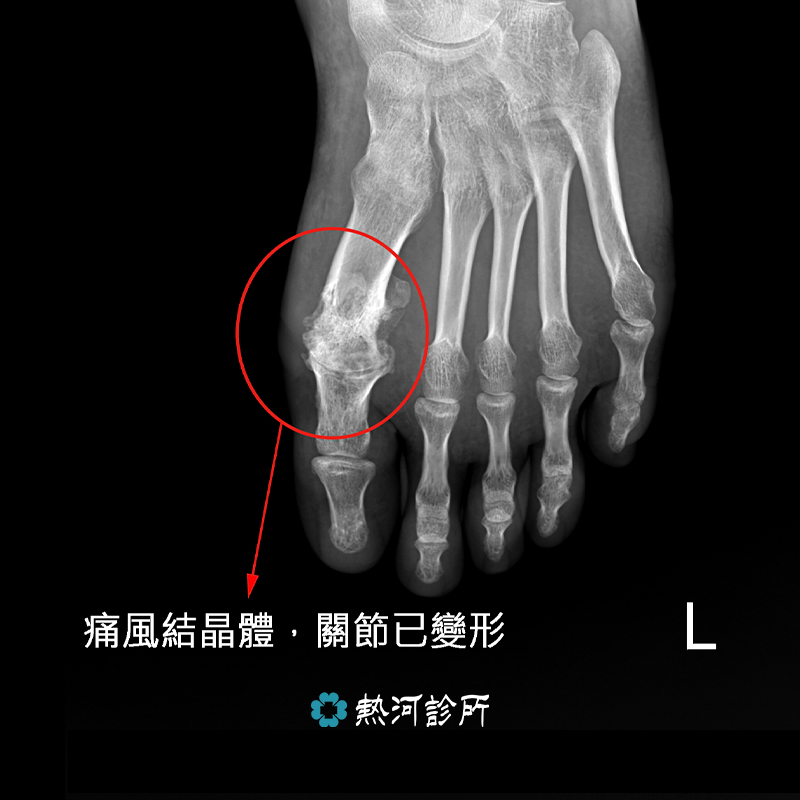
風濕病,泛指造成關節或結締組織,包括肌肉及其它軟組織反覆疼痛的一類自體免疫失調疾病,症狀常會間歇性發作。風濕是一大族群疾病的通稱,但涵蓋至少200種不同類型的診斷,例如下列幾種常聽見的疾病:紅斑狼瘡(SLE)、僵直性脊椎炎(Ankylosingspondylitis)、乾癬性關節炎(Psoriatic arthritis)、骨關節炎、乾燥症、硬皮病、隱形的風濕、痛風、屬較嚴重的類風濕關節炎(Rheumatoid arthritis)等都包括在內。
風濕病的症狀有哪些?
風濕病的臨床表徵極為多樣化,病人常有全身性的症狀。加上很多疾病其臨床症狀常是漸次發生的,因此欲做正確的診斷,需考慮很多因素,包括患者的病史、臨床表徵來做綜合判斷。當原本保護我們免受細菌入侵的免疫系統,錯認關節和軟組織為敵人加以攻擊,導致發炎,會有以下幾種表現。
- 晨僵(即早上全身關節僵硬疼痛難以活動)超過30分鐘
- 3個或以上的關節發炎、疼痛、紅腫、僵硬,最常見是手指、手腕、手肘等關節
- 即使休息後,關節痛亦未紓緩
- 有時出現紅疹、無故發熱或發燒、消瘦等
- 類風濕關節炎患者更會出現對稱性關節炎,即患處在對稱位置(如:雙手手腕或左右兩邊手指關節)
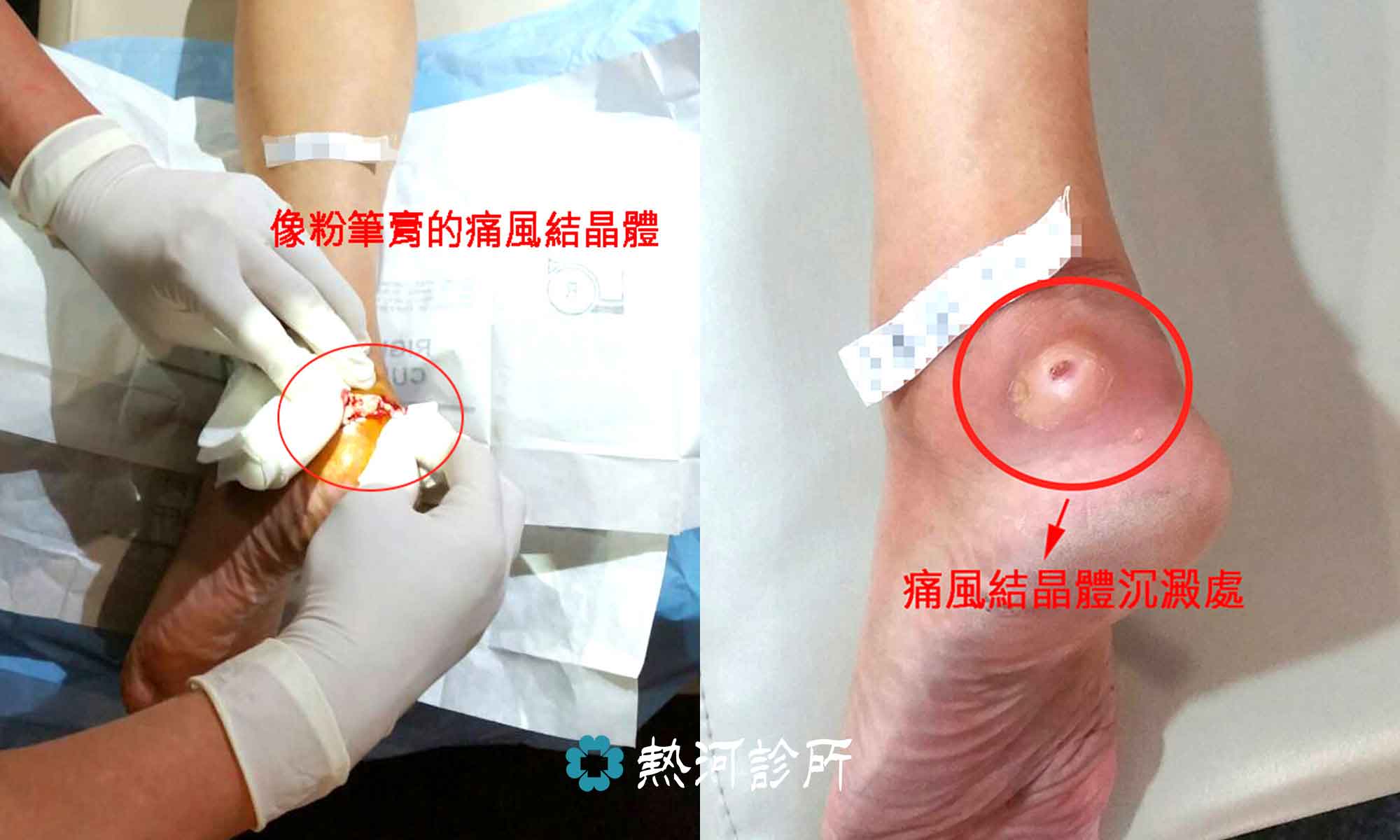
在門診中也常見的隱形風濕(SNRA; Sero-Negaive Rheunafic Antheritis),病患主述中有很明顯風濕特徵,但在驗血報告數據中沒有呈現有風濕的數值,治療一陣子後病人的治療滿意度是非常低的,但在藥物中加入針對風濕的處方,之後病人給予的回饋是非常好的。
風濕用藥
類風濕性關節炎沒辦法透過藥物治癒,但可以經由藥物減緩關節損傷並減輕疼痛。
第一階段用藥:
非類固醇消炎止痛藥(NSAID)
常見的藥物:Aspirin(阿斯匹靈)、Inbuprofen(布洛芬)、Celebrex (希樂保)…等
第二階段用藥:
免疫調節抗風濕劑 (Dmards; Disease-modifying antirheumatic drugs)
常見的用藥:hydroxychloroquine (Plaquenil;必賴克瘻)、sulfasalazine (Salazine;撒樂膜衣錠)、methotrexate (MTX;治善錠)、leflunomide (Arheuma;雅努麻)、D-penicillamine (Metalcaptase;滿克特)、azathioprine (Asazipam;安思平)、mycophenolate (Myfortic;睦體康)、cyclosporine (Sandimmune;新體睦)…等。
第三階段用藥:
針劑生物製劑(Biologic Therapy)、可以抑制特定的發炎因子來治療免疫失調疾病。
最常見的是:
皮下注射型生物製劑:腫瘤壞死因子拮抗劑 (TNF;tumor necrosis factor):欣膝亞(Cimzia;Certolizumab)、復邁(Humira;Adalimumab)、欣普尼(Simpni;Golimumab)、恩博(Enbrel;Etanercept)。
基於有效的藥劑陸續一直上市,是風濕症患者的福音:
- 靜脈滴注型生物製劑:T淋巴細胞活化抑制劑:恩瑞舒(Orencia;Abatacept;)。
- 靜脈滴注型生物製劑:人類介白素6受體抑制劑(IL-6.inhibitor):安挺樂(Actemra;Tocilizumab),
- 靜脈滴注型生物製劑:B細胞溶解促進劑:莫須瘤(Mabthera;Rituximab)。
- 新型小分子口服免疫調節劑〈JAK 激酶抑制劑〉:捷抑炎(Xeljanz XR ;Tofacitinib)。
- 但是生物製劑藥價都是天價,若嚴重度符合資格,可以去醫院風濕科申請此類較昂貴的藥物,一年的藥費高達數十萬新台幣甚至百萬。(預估:一針2萬、每週2次或每2週打一次…等)。
日常飲食照護及預防
風濕病可說是體質的病,要長期療養才不會有嚴重的後遺症,而且壯年期的發病率很高,某些病徵甚至會出現於兒童身上,患者的關節會出現疼痛及僵硬現象,但他們可從飲食及日常運動入手,紓緩症狀。
飲食方面需要注意低油、低鹽、低糖、高蛋白質、高鈣的攝取,以減緩長期服用藥物帶來的副作用。也有許多食材的營養素具有抗發炎效果,可以抑制發炎。
- 植化素、花青素
包括花青素、茄紅素、葉綠素、葉黃素、β-胡蘿蔔素等。富含植化素的植物,幾乎都是色彩鮮豔或含特殊氣味的蔬菜、水果,如南瓜、薑黃、芥藍、青椒、紅蘿蔔、洛神花、黑木耳、黑芝麻、山藥及杏仁等,具有抗氧化、抗發炎的功效。 - Omega-3多元不飽和脂肪酸
相關食物包括核桃、胡桃、奇亞籽、亞麻籽油、紫蘇油等 - 各式豆類與五榖雜糧
除了蛋白質之外,也富含許多抗氧化、抗發炎的微量礦物質,如鋅、銅、硒等。扁豆、紅豆、綠豆、鷹嘴豆、藜麥、米豆、花豆等,都是很好的抗發炎食物。 - 無麩質全素飲食(Gluten-free diet)
指的是採用天然、無動物性製品的全素(不含奶、蛋)飲食,選擇新鮮蔬菜及水果、根莖類植物、堅果與種子類、五穀雜糧等新鮮無加工食材,避免精緻加工品,如各式麵粉、蕎麥粉、白飯、精製糖、鹽與重口味的調味料、防腐劑。
避免攝取促進身體發炎的食物:
- 精製糖
包括砂糖、冰糖、果糖糖,這些並非屬於天然的糖分,而是經過精鍊、過濾、濃縮、結晶等過程再加工,經常食用會出現血糖過高或過低情形。 - 高Omega-6脂肪酸
高油炸、油煎的食物對大腦功能的運作雖也扮演重要角色,但如果在體內含量過高,則會使發炎症狀惡化。 - 反式脂肪酸
糕餅、乳瑪琳、美乃滋、酥油,常見用於烘焙食品中,製造酥脆或滑潤口感,但吃多會造成肥胖,對身體傷害也很大。 - 紅肉及加工肉類
培根、火腿、香腸、肉鬆、煙燻肉乾,這類食品是由醃製和煙熏等方式製作而成,也常被不少學者認為可能致癌。 - 麵粉製品
蛋糕、麵包、餅乾、麵食,這些甜點雖然令人難以抗拒,但其中所含的糖分過高,也容易使身體機能變差,甚至引起發炎。
運動治療,有效減少病痛!
對於許多類風濕性關節炎的患者而言,劇烈運動似乎是件不可能的任務,但是,只要在適當的範圍內運動,它不僅可以幫忙改善關節活動度、維持肌肉力量,更重要的是,有助於降低疼痛和改善身體機能,可以在心理上獲得助益。
一般我們將運動大致歸類為三種型態:
- 增加柔軟度的運動,作用在維持關節活動度,減輕疼痛,改善關節功能。
- 增進肌肉力量的運動,有助於穩定關節,類風濕性關節炎患者最常用的是等長式收縮運動。
- 加強心肺耐力的運動,以有氧運動為主,如步行、游泳、騎腳踏車。
而患者是否適合從事運動治療,應該與醫師討論。溫和的關節活動每天應該規則做兩次,大多數醫師都會建議游泳,或在溫水池中進行和緩的活動,除了可以減輕疼痛,放鬆肌肉外,也可改善關節活動度、強化肌力及耐力。
即使在疼痛較明顯的時候,有的醫生也並不建議完全停止活動,但是次數及活動量要減低。相對的,在疼痛不明顯之時,並不表示可以從事任何活動,以免因為運動過量,使關節受到傷害或使得關節炎再度發作。